Disturbi di personalità: sintomi, cause, cura e supporto
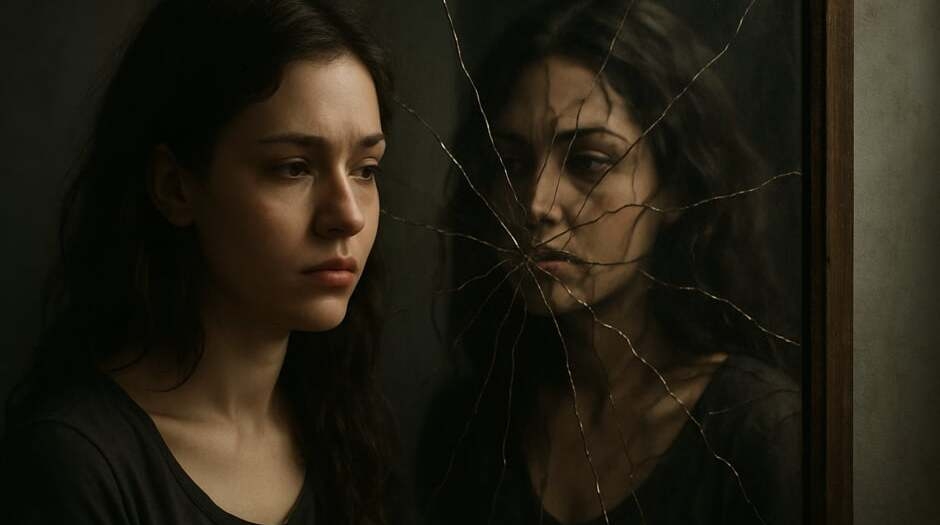
Immagina di indossare ogni giorno “lenti deformanti” che alterano la percezione di sé e degli altri, di guardarti allo specchio e vedere una figura frammentata: ecco come vive una persona con un disturbo di personalità. Si stima che in Italia circa una persona su dieci soffra di un disturbo di personalità, una condizione mentale che può influenzare profondamente relazioni, lavoro e benessere. Eppure, chi ne è affetto spesso non sa di avere un problema e tende a lottare in silenzio, tra incomprensioni e stigma.
In questa pagina esploriamo cosa sono questi disturbi, come impattano sulla vita quotidiana, e quali percorsi di aiuto possono fare la differenza per pazienti e familiari.
Cosa sono i disturbi di personalità?
I disturbi di personalità sono condizioni psicologiche caratterizzate da tratti di personalità rigidi e disadattivi, profondamente radicati nel modo di pensare, sentire e comportarsi della persona. In pratica, la persona mostra modalità di percepire sé stessa e gli altri molto lontane dalle aspettative culturali e poco flessibili, tanto da causare sofferenza significativa e difficoltà nel funzionamento quotidiano. Questi pattern comportamentali ed emotivi iniziano di solito nell’adolescenza o prima età adulta e tendono a mantenersi stabili nel tempo. Importante è distinguere un disturbo di personalità da un temperamento “difficile”: nel disturbo i tratti sono così estremi e immutabili da compromettere l’adattamento della persona alle situazioni della vita.
I clinici classificano i disturbi di personalità in tre gruppi principali (cluster) in base alle loro caratteristiche predominanti:
- Disturbi Cluster A (eccentrici/paranoidi): personalità caratterizzate da comportamenti strani o idee sospettose. Ad esempio, il disturbo paranoide comporta diffidenza estrema e convinzione che gli altri abbiano cattive intenzioni; nel disturbo schizotipico il soggetto è socialmente ritirato ma anche preda di pensieri bizzarri o “magici”.
- Disturbi Cluster B (drammatici/emotivi): personalità con emotività intensa e imprevedibile, tendenza all’egocentrismo e scarsa empatia. Ad esempio, il disturbo borderline implica relazioni instabili, paura dell’abbandono e impulsività marcata; il disturbo narcisistico si manifesta con senso grandioso di sé, bisogno di ammirazione e mancanza di empatia; il disturbo antisociale (sociopatia) comporta inosservanza delle regole e sfruttamento degli altri senza rimorso.
- Disturbi Cluster C (ansiosi/timorosi): personalità dominate da ansia e insicurezza. Ad esempio, il disturbo evitante porta a estrema timidezza, paura del giudizio e isolamento sofferto (il soggetto desidera relazioni ma teme il rifiuto); il disturbo ossessivo-compulsivo di personalità è caratterizzato da perfezionismo, rigidità e bisogno di controllo, senza però le vere e proprie ossessioni del disturbo OCD clinico.
In sintesi, una persona con disturbo di personalità tende a restare bloccata su modalità di pensiero e comportamento estreme, che percepisce come naturali (diciamo che sono schemi egosintonici, quindi non riconosciuti come problema) ma che creano attrito con la realtà e le aspettative sociali. Questo rende difficile per chi ne soffre adattarsi al cambiamento e riconoscere la necessità di aiuto.
Impatto sulla vita quotidiana
Vivere con un disturbo di personalità significa affrontare sfide quotidiane logoranti. I sintomi permeano ogni aspetto della vita, causando problemi nelle relazioni interpersonali, nel lavoro, nella gestione delle emozioni e dell’autostima. Spesso queste persone non riescono a mantenere relazioni stabili: possono passare da idealizzare una persona al denigrarla nel giro di poco, oppure isolarsi completamente per il timore di essere rifiutate. In ambito lavorativo, la scarsa flessibilità e i conflitti interpersonali possono portare a frequenti cambi di lavoro o difficoltà nel collaborare con colleghi e superiori.
Chi soffre di un disturbo di personalità tende a vivere le emozioni in modo estremo. Immaginiamo l’esperienza quotidiana di sentire ogni critica come un disastro, ogni abbandono come insopportabile o, al contrario, di non provare quasi nulla verso gli altri: l’impatto sul benessere è significativo. Non di rado insorgono anche ansia o depressione secondarie, alimentate dal continuo senso di inadeguatezza e dalle relazioni conflittuali. La qualità di vita ne risente: queste persone possono sentirsi cronicamente vuote, frustrate o arrabbiate, incapaci di raggiungere una stabilità emotiva e realizzare i propri obiettivi personali.
Da non dimenticare è l’impatto sui familiari e caregiver. Vivere accanto a una persona con un grave disturbo di personalità può essere estenuante: ci si trova in un altalenare di momenti di apparente normalità e crisi imprevedibili (scatti di rabbia, implosioni depressive, comportamenti distruttivi). I familiari possono sentirsi impotenti, confusi, colpevolizzati. In molti casi hanno bisogno essi stessi di supporto psicologico per gestire lo stress e imparare strategie di comunicazione efficaci. Proprio per questo esistono percorsi come il “Progetto Caregiver” di My Mental Care dedicati ad aiutare chi si prende cura di un proprio caro con disturbi mentali (supporto emotivo, educazione sul disturbo, gruppi di aiuto) – un sostegno prezioso per non lasciare sole le famiglie.
Lo sapevi che…? Studi clinici hanno rilevato che i disturbi di personalità sono tra le diagnosi psichiatriche più frequenti: fino al 60% dei pazienti psichiatrici presenta anche un disturbo di personalità. Ciò nonostante, molte persone che ne soffrono non ricevono una diagnosi né un aiuto mirato, spesso perché attribuiscono i propri problemi ad altri disturbi (ansia, depressione) o li considerano tratti caratteriali, dicendo “sono fatto così”.
Sintomi principali e come riconoscerli
I sintomi dei disturbi di personalità possono manifestarsi su più fronti. In generale riguardano almeno due delle seguenti aree chiave:
- Sintomi cognitivi (modo di pensare): idee fisse o percezioni distorte di sé, degli altri e del mondo. Ad esempio, convinzioni paranoiche (“Tutti ce l’hanno con me”), un’identità instabile e mutevole, oppure credenze strane e sospettose senza fondamento. La persona può interpretare eventi neutri come prove di ostilità o rifiuto, oppure avere un’immagine di sé molto negativa o grandiosa e oscillare rapidamente dall’una all’altra.
- Sintomi emotivi (modo di reagire emotivamente): emozioni estremamente intense, instabili o inadeguate alla situazione. Molti disturbi di personalità comportano sbalzi d’umore improvvisi, irritabilità, rabbia incontrollata o profonde sensazioni di vuoto e tristezza. Spesso c’è scarsa capacità di regolare le emozioni: la minima critica può scatenare disperazione o furia, un litigio può portare a gesti impulsivi. Chi soffre di disturbo borderline, ad esempio, può passare in breve dalla felicità alla collera o al panico per la paura dell’abbandono.
- Sintomi comportamentali e relazionali (modo di agire e di relazionarsi): comportamenti disfunzionali e rigidi nelle interazioni sociali. Qui rientrano l’impulsività (spese azzardate, sesso non protetto, abuso di sostanze, abbuffate alimentari, guida spericolata – tutti modi per cercare sollievo emotivo immediato), l’aggressività verbale o fisica, l’autoisolamento sociale, la manipolatività nelle relazioni, fino all’autolesionismo e ai tentativi di suicidio nei momenti di crisi. Anche l’atteggiamento verso gli altri è peculiare: alcune persone appaiono fredde e indifferenti (come nei disturbi schizoidi), altre sono appiccicate e dipendenti, altre ancora drammatizzano ogni situazione cercando attenzione (disturbo istrionico). In ogni caso, le relazioni interpersonali risultano molto problematiche: instabilità nelle amicizie e in amore, difficoltà a lavorare in gruppo, conflittualità familiare, tendenza a idealizzare e poi svalutare le stesse persone.
Un elemento distintivo è la pervasività e stabilità di questi sintomi: non si tratta di episodi occasionali. I tratti problematici si presentano in molteplici contesti (famiglia, lavoro, vita sociale) e persistono nel tempo, sin dalla giovinezza. Se vi riconoscete in diversi di questi segnali – oppure li osservate in una persona cara – e notate che condizionano negativamente la quotidianità, potrebbe essere indicato approfondire la situazione con uno specialista.

Cause e fattori di rischio
I disturbi di personalità non hanno una singola causa: derivano dall’intreccio complesso di più fattori, sia biologici che ambientali. In altre parole, alcune persone nascono con una predisposizione genetica a sviluppare certi tratti (una base neurobiologica che può riguardare il temperamento, la regolazione delle emozioni, ecc.), ma perché il disturbo si manifesti devono intervenire anche determinate esperienze di vita. Una metafora utile è quella della bomba e della miccia: la predisposizione ereditaria è la “bomba” potenziale, che rimane inesplosa finché eventi e contesti di vita sfavorevoli – la “miccia” – non la attivano.
Ecco i principali fattori coinvolti:
- Fattori biologici: ereditarietà e differenze neurochimiche. Studi sui gemelli indicano una componente genetica importante: avere un parente di primo grado con un disturbo di personalità aumenta il rischio. Inoltre, alcune anomalie nel funzionamento del cervello (ad esempio nell’amigdala e nei circuiti che regolano le emozioni e il controllo degli impulsi) sono state osservate in disturbi come il disturbo borderline di personalità e il disturbo antisociale di personalità. Questi fattori biologici non determinano da soli il disturbo, ma creano una vulnerabilità di base.
- Fattori ambientali e relazionali: esperienze traumatiche o di attaccamento disfunzionale. L’ambiente in cui si cresce gioca un ruolo cruciale. Molte persone con disturbi di personalità riferiscono traumi infantili, come abusi (fisici, sessuali) o trascuratezza emotiva, oppure una storia familiare di instabilità, conflitti continui, genitori imprevedibili o ipercritici. Ad esempio, il disturbo borderline è spesso associato ad esperienze di abbandono o abuso nell’infanzia. Un attaccamento precoce insicuro, in cui il bambino non sviluppa fiducia nella disponibilità dell’adulto, può predisporre a modalità relazionali distorte in età adulta. Anche i traumi in età successive (bullismo, relazioni sentimentali violente) possono contribuire allo sviluppo o al peggioramento di un disturbo di personalità, soprattutto se la persona ha già una vulnerabilità innata.
- Fattori socioculturali: contesto sociale e stress. Vivere in ambienti altamente stressanti o inconsueti può influire – ad esempio, contesti con criminalità, guerra, instabilità economica o sociale possono incoraggiare l’adozione di pattern comportamentali estremi per sopravvivere. Anche valori culturali che enfatizzano l’aggressività o la diffidenza (per esempio in alcune subculture) potrebbero rinforzare certi tratti in soggetti predisposti.
È importante notare che fattori protettivi (come una rete di supporto affettivo, interventi precoci di sostegno psicologico, un contesto stabile) possono attenuare il rischio, anche in presenza di predisposizioni. Allo stesso modo, fattori di rischio multipli sommati (genetica e traumi e abuso di sostanze, per esempio) aumentano la probabilità che il disturbo si esprima in forma conclamata.
Quando (e perché) chiedere aiuto
Un tratto insidioso dei disturbi di personalità è che spesso chi ne soffre non riconosce di avere un problema – almeno finché le conseguenze non diventano ingestibili. Essendo i comportamenti egosintonici (percepiti come coerenti, e non vissuti quindi come problematici o motivo di disagio), può mancare la spinta a rivolgersi a uno specialista. Tuttavia, ci sono segnali precisi che indicano la necessità di chiedere aiuto professionale:
- Durata e pervasività: se da molti mesi o anni persistono schemi di pensiero, emozione e comportamento che causano sofferenza a voi o a chi vi circonda, è consigliabile una valutazione. Ad esempio, oscillazioni emotive violente e continue, conflitti interpersonali cronici, isolamento sociale marcato o comportamenti autolesivi ricorrenti non dovrebbero essere ignorati. Più il pattern è radicato e onnipresente (casa, lavoro, amicizie), più è probabile che si tratti di un disturbo strutturato.
- Intensità del disagio: chiedete aiuto se vi sentite sopraffatti dalle emozioni o completamente incapaci di gestire situazioni per voi critiche. Una rabbia incontrollabile che sfocia in aggressioni, un’angoscia tale da portare a gesti estremi, oppure uno stato di apatia e vuoto che impedisce di vivere normalmente sono campanelli d’allarme importanti. Nessuno dovrebbe convivere a lungo con un disagio psichico grave pensando che “non ci sia nulla da fare”.
- Compromissione del funzionamento: quando il disturbo inizia a sabotare aspetti fondamentali della vita – si perde continuità lavorativa, si rompono tutte le relazioni, si mettono in pericolo sé o gli altri – è il momento di rivolgersi a un professionista. Ad esempio, se a causa dei propri comportamenti impulsivi una persona si trova spesso in situazioni rischiose o legali, o se l’instabilità emotiva porta a frequenti ricoveri, intervenire tempestivamente può prevenire conseguenze ancora peggiori.
- Indicazione di altre figure: spesso è proprio il contesto (familiari, amici, medici di base, insegnanti) a suggerire per primo di cercare aiuto, notando la situazione dall’esterno. Se più persone intorno a voi manifestano preoccupazione per il vostro modo di agire o di reagire, vale la pena ascoltarle. Non è una “condanna” o un’etichetta: significa che chi vi vuole bene riconosce la vostra sofferenza e desidera vedervi stare meglio.
Ricordiamo che la diagnosi formale di un disturbo di personalità spetta a uno psicoterapeuta o psichiatra qualificato. Spesso viene posta dopo i 18 anni, perché nell’adolescenza la personalità è ancora in formazione e molti tratti possono essere temporanei. Ciò non toglie che intervenire presto sia utile: se un adolescente mostra segnali preoccupanti (aggressività costante, autolesionismo, isolamento estremo), è bene consultare uno specialista dell’età evolutiva, che potrà impostare un aiuto senza necessariamente “diagnosticare” subito un disturbo di personalità. In generale, prima si interviene, migliore è la prognosi: si possono apprendere strategie di gestione emotiva e comportamentale prima che certi schemi diventino troppo rigidi.
Infine, in caso di crisi acute – ad esempio intenzioni suicide, atti autolesivi gravi, aggressioni pericolose – non esitate a contattare immediatamente i servizi di emergenza (118/112 in Italia) o recarvi al Pronto Soccorso. La sicurezza viene prima di tutto: queste situazioni richiedono un intervento tempestivo.
Approcci di trattamento validati
La buona notizia è che dai disturbi di personalità si può guarire – o meglio, è possibile intraprendere un percorso di recupero e cambiamento significativo. Negli ultimi decenni sono stati sviluppati approcci terapeutici efficaci per aiutare queste persone a costruire una vita più stabile e soddisfacente. I pilastri del trattamento sono principalmente due: psicoterapia specialistica e supporto farmacologico mirato, spesso affiancati da interventi integrati di tipo psicosociale.
Psicoterapia: è il trattamento d’elezione per i disturbi di personalità. Attraverso la relazione terapeutica, la persona può prendere coscienza dei propri schemi disfunzionali – ad esempio riconoscere il proprio ruolo nei conflitti o nelle proprie crisi emotive – e imparare gradualmente modalità più sane di risposta. Esistono diversi approcci psicoterapeutici validati. Uno dei più noti è la Psicoterapia Dialettico-Comportamentale (DBT), sviluppata originariamente per il disturbo borderline, che combina tecniche cognitivo-comportamentali con principi di mindfulness per insegnare abilità di regolazione emotiva, tolleranza allo stress e gestione delle relazioni. Studi hanno dimostrato che la DBT riduce comportamenti autodistruttivi e instabilità emotiva nel borderline ed è efficace anche per altri disturbi del Cluster B. Un altro approccio efficace è la Terapia Schema-Focused (o terapia degli schemi), utile soprattutto nel disturbo narcisistico e altri, che aiuta a identificare e modificare i “copioni” di vita disfunzionali radicati nell’infanzia. Anche la Terapia Cognitivo-Comportamentale (CBT) tradizionale e vari modelli di psicoterapia psicodinamica sono impiegati: l’importante è che il terapeuta abbia esperienza specifica con i disturbi di personalità, data la complessità di queste situazioni. La durata della terapia in genere è piuttosto lunga (diversi mesi o anni), perché si tratta di ristrutturare pattern profondamente radicati, ma con pazienza i miglioramenti arrivano – spesso la persona sviluppa maggiore consapevolezza di sé, controllo sulle proprie reazioni e capacità di costruire relazioni più sane.
Trattamento psichiatrico e farmacologico: non esiste un farmaco che “cura” direttamente un disturbo di personalità, ma la psichiatria svolge un ruolo importante nel gestire sintomi specifici e comorbidità. Ad esempio, possono essere prescritti stabilizzatori dell’umore o piccoli dosaggi di antipsicotici atipici per ridurre impulsività, rabbia e pensieri paranoidi nel disturbo borderline o schizotipico; antidepressivi per trattare episodi depressivi o ansiosi che spesso accompagnano il disturbo evitante o borderline; ansiolitici con cautela per attenuare ansia sociale e insonnia (sebbene siano da evitare in caso di impulsività per il rischio abuso). Il supporto dello psichiatra è fondamentale anche per monitorare rischi di autolesione: in casi gravi può essere valutato un breve ricovero protetto per stabilizzare il paziente. Inoltre, una valutazione psichiatrica completa aiuta a identificare altre condizioni eventualmente presenti (ad esempio disturbi dell’umore, psicosi latenti, disturbi da uso di sostanze) che vanno trattate parallelamente. Nel nostro centro, l’approccio integrato multidisciplinare garantisce che psicoterapeuti e psichiatri lavorino fianco a fianco: la terapia farmacologica viene integrata con quella psicologica per un intervento equilibrato e su misura.
Supporto integrato e riabilitazione: oltre a terapia e farmaci, spesso risultano utili interventi complementari. Ad esempio, programmi di skills training in gruppo (come previsto dalla DBT) dove i pazienti imparano e praticano abilità di mindfulness, comunicazione efficace e gestione delle crisi insieme ad altri che hanno le stesse difficoltà. Ci sono anche gruppi di psicoeducazione familiare (informare e sostenere i familiari perché sappiano come comportarsi, senza aggravare involontariamente il problema). Nei casi più compromessi si può ricorrere a percorsi di riabilitazione psicosociale: percorsi per lavorare su autonomie quotidiane, competenze sociali e reinserimento lavorativo in un ambiente protetto. Infine, stili di vita sani (attività fisica, routine strutturate, niente sostanze) sono incoraggiati come parte del trattamento, perché migliorano la resilienza dell'individuo.
Va sottolineato che il percorso di cura va personalizzato. Ogni individuo con disturbo di personalità ha la propria storia e le proprie risorse: ciò che funziona per uno (es. un certo tipo di terapia) potrebbe non essere ideale per un altro. Spesso è necessario provare diversi approcci o combinazioni fino a trovare la strada giusta. Anche la relazione terapeutica stessa è un fattore chiave: instaurare fiducia può richiedere tempo, soprattutto per pazienti che hanno difficoltà profonde a fidarsi dell’altro (come nel paranoide o nel narcisistico). Ma con un ambiente terapeutico empatico, specialisti competenti e la motivazione del paziente, molti riescono col tempo a ridurre in modo significativo i sintomi e a vivere una vita più piena. Non bisogna perdere la speranza: non si è “destinati” a rimanere tutta la vita imprigionati nel disturbo. Come spesso si preferisce dire, più che “guarigione” immediata, parliamo di un processo di recovery: un percorso graduale in cui la persona impara a gestire le proprie vulnerabilità, fino al punto che magari non soddisfa più i criteri diagnostici del disturbo (ovvero, i tratti problematici si attenuano tanto da non interferire più pesantemente con la vita). Questo risultato, assolutamente possibile, è frutto di un lavoro congiunto tra paziente, terapeuti e – quando possibile – anche la famiglia.
(In My Mental Care offriamo sia percorsi di psicoterapia individuale specializzata, sia consulenze psichiatriche per un trattamento completo. L’approccio è multidisciplinare: psicologi, psichiatri e altri specialisti collaborano per costruire attorno alla persona una rete di cura integrata e su misura.)

Esempi di disturbi di personalità più comuni
Esistono 10 disturbi di personalità identificati dal manuale diagnostico DSM-5-TR, suddivisi nei tre cluster A, B e C visti sopra. Di seguito descriviamo brevemente alcuni dei principali:
- Disturbo Borderline di Personalità (DBP): caratterizzato da instabilità emotiva e relazionale marcata. Chi ne soffre vive in un’altalena di emozioni intense e dolorose, con una profonda paura dell’abbandono: può idealizzare le persone care e poi sentirsi tradito al minimo segnale di distanza. Si manifesta con impulsi autolesivi (tagli, abuso di sostanze, comportamenti rischiosi) e minacce o tentativi di suicidio in risposta a stress interpersonali. L’umore è estremamente variabile (episodi di rabbia intensa, disperazione, ansia) e spesso c’è un senso cronico di vuoto interiore. Le relazioni sono turbolente: il borderline desidera fortemente legami stretti, ma al contempo teme di essere ferito, reagendo in modo eccessivo (collera, disperazione) a situazioni percepite come rifiuto. La visione di sé può essere confusa e instabile (cambi repentini nei progetti di vita, nell’identità sessuale, ecc.). È uno dei disturbi più studiati e oggi dispone di trattamenti efficaci (la DBT, ad esempio, nasce specificamente per questo).
- Disturbo Narcisistico di Personalità: il tratto centrale è un senso grandioso di sé, accompagnato da bisogno di ammirazione e scarsa empatia verso gli altri. Il narcisista ha un’immagine di sé esageratamente positiva (si considera speciale, unico, superiore) ma paradossalmente fragile: dipende dall’approvazione esterna e reagisce con rabbia o vergogna alle critiche o ai fallimenti. Tende a strumentalizzare le persone per i propri scopi, mostrando arroganza e pretese di trattamento speciale. Nelle relazioni può apparire affascinante inizialmente, ma presto emerge la mancanza di vero interesse per l’altro se non come specchio della propria importanza. Fatica a riconoscere i bisogni e i sentimenti altrui. Dietro la maschera di superiorità, spesso vi è un’autostima instabile e vulnerabile. Questo disturbo può portare a difficoltà lavorative (ambizioni irrealistiche, problemi di teamwork) e sentimentali (relazioni superficiali, tradimenti, incapacità di intimità autentica).
- Disturbo Paranoide di Personalità: chi ne è affetto è profondamente sospettoso e diffidente. Interpreta le azioni degli altri come deliberate minacce o segni di dispetto, anche senza prove. È convinto che le persone tramino per ingannarlo o danneggiarlo, per cui mantiene una costante allerta e tende a non confidarsi con nessuno (per paura che le informazioni possano essere usate contro di lui). Può reagire con rabbia a minime osservazioni percepite come critiche o insulti. Tipicamente porta rancore a lungo, non perdona sgarbi o torti. Nel lavoro e in famiglia crea un clima teso, perché vede complotti ovunque e può accusare ingiustamente partner di infedeltà, colleghi di cospirare, amici di slealtà. Importante distinguere questo disturbo dalla schizofrenia paranoide: nel disturbo di personalità paranoide non ci sono veri deliri o allucinazioni, il contatto con la realtà è mantenuto, ma è distorta l’interpretazione delle intenzioni altrui. La vita per queste persone è faticosa, poiché vivono in costante allarme e isolamento emotivo.
- Disturbo Evitante di Personalità: è caratterizzato da estrema timidezza e sensibilità al giudizio. La persona evitante desidera relazioni sociali, ma la paura profonda di essere criticata, rifiutata o umiliata la porta a evitare attivamente molte situazioni. Si sente inadeguata, inferiore agli altri, costantemente preoccupata di fare brutta figura. Così rinuncia a offerte di lavoro più esigenti, a nuove amicizie, alle relazioni sentimentali, per timore di non essere all’altezza. In pubblico può apparire molto taciturna, “bloccata”, perché teme che ogni parola venga giudicata. A differenza del disturbo schizoide (in cui la persona è indifferente al contatto sociale), l’evitante soffre per la solitudine e vorrebbe integrarsi, ma l’ansia anticipatoria gli impedisce di provare. Spesso convive con bassa autostima e sentimenti di inferiorità. Questo disturbo condivide alcune somiglianze con la fobia sociale, ma nel disturbo di personalità l’evitamento è più pervasivo (coinvolge praticamente tutte le interazioni) ed è parte integrante dell’identità dell’individuo, non solo di specifiche situazioni.
- Disturbo Ossessivo-Compulsivo di Personalità (OCPD): da non confondere con il disturbo ossessivo-compulsivo d’ansia (quello dei rituali e delle ossessioni intrusive), il disturbo di personalità OCPD si manifesta con perfezionismo eccessivo, rigidità e ipercontrollo. La persona è talmente assorbita dall’ordine, dalle regole, dai dettagli da perdere spesso di vista l’obiettivo principale. È molto scrupolosa, spesso workaholic, al punto da sacrificare amicizie e svago per portare a termine “perfettamente” un compito. Fatica a delegare (nessuno fa le cose bene come lei), e tende ad essere avara sia emotivamente che economicamente. Può mostrarsi moralista, testarda, incapace di scendere a compromessi. I suoi standard elevatissimi causano frustrazione (nulla è mai abbastanza perfetto) e rendono difficili le collaborazioni. Anche la vita affettiva ne risente: gli altri la percepiscono come fredda, rigida, intransigente. Questo disturbo è uno dei più funzionali sul lavoro (spesso queste persone fanno carriere di successo in ruoli dove il dettaglio conta), ma a costo di un forte stress interno e di rapporti interpersonali poveri.
(Altri disturbi di personalità includono il disturbo Schizotipico (pensieri ed eccentricità quasi psicotiche), il disturbo Schizoide (distacco totale dalle relazioni e gamma emotiva ristretta), il disturbo Istrionico (costante ricerca di attenzione con emotività teatrale) e il disturbo Dipendente (estrema sottomissione e bisogno di accudimento). Pur con manifestazioni diverse, condividono la rigidità dei pattern e l’impatto negativo su vita e relazioni.)
Strategie pratiche e consigli di “lifestyle”
Oltre ai trattamenti clinici, ci sono strategie quotidiane che possono aiutare le persone con disturbi di personalità (o chi vive con loro) a migliorare gradualmente la gestione dei sintomi e la qualità della vita. Ecco alcuni consigli pratici e scientificamente fondati da affiancare al percorso terapeutico:
- Praticare la mindfulness o tecniche di rilassamento: esercizi di mindfulness, meditazione e respirazione aiutano a coltivare la consapevolezza del momento presente e a prendere una pausa dalla reattività automatica. Numerose ricerche indicano che l’allenamento mindfulness migliora la regolazione emotiva e riduce l’impulsività, in particolare nel disturbo borderline. Dedicare anche solo 10-15 minuti al giorno a una pratica di meditazione guidata può, nel tempo, abbassare i livelli di stress percepito e insegnare a osservare pensieri ed emozioni senza esserne sopraffatti.
- Mantenere uno stile di vita sano (sonno, alimentazione, esercizio fisico): corpo e mente sono strettamente collegati. Adottare abitudini regolari – come assicurarsi almeno 7-8 ore di sonno per notte, seguire una dieta equilibrata e fare attività fisica moderata più volte a settimana – ha effetti positivi sull’umore e sul controllo degli impulsi. L’esercizio fisico, ad esempio, rilascia endorfine e aiuta a scaricare la tensione: può ridurre aggressività, ansia e migliorare l’autostima. Anche la struttura fornita da una routine giornaliera prevedibile (orari dei pasti, dell’attività, del riposo) offre un senso di stabilità che contrasta il caos interiore percepito da molti pazienti.
- Limitare (o evitare del tutto) l’uso di alcol e sostanze: l’abuso di alcol o droghe è particolarmente rischioso in presenza di disturbi di personalità. Se a breve termine può sembrare un “auto-medicamento” per sedare il dolore emotivo, in realtà peggiora la situazione sul lungo termine. Alcol e sostanze disinibiscono i freni inibitori e amplificano le emozioni negative, aumentando la probabilità di comportamenti impulsivi, aggressioni, atti autolesivi e peggiorando depressione o ansia. Inoltre ostacolano l’efficacia della psicoterapia e dei farmaci prescritti. Evitare queste sostanze (o cercare aiuto specialistico in caso di dipendenza) è fondamentale per dare al percorso di recupero le migliori chance di successo.
- Imparare e praticare tecniche di coping positive: esistono abilità specifiche che si possono apprendere per fronteggiare i momenti difficili senza ricadere nei soliti schemi. Ad esempio, tenere un diario emotivo può aiutare a riconoscere i trigger che scatenano le reazioni estreme e a riflettere a posteriori su come affrontarli diversamente. Tecniche di problem-solving insegnano a spezzare i problemi in passi gestibili invece di reagire impulsivamente. Anche semplici strategie come allontanarsi per qualche minuto da una situazione stressante (“time-out”) e fare esercizi di respirazione profonda possono prevenire escalation di rabbia o panico. Queste tecniche vanno allenate quando si è calmi, magari con l’aiuto del terapeuta, così da poterle mettere in atto nel momento del bisogno.
- Coltivare relazioni di supporto (e impostare confini sani): l’isolamento è il nemico di molti disturbi di personalità. Cercare di mantenere i contatti con persone di fiducia – un amico comprensivo, un familiare empatico, oppure unirsi a un gruppo di supporto per persone con problemi simili – può dare un senso di appartenenza e attenuare i sentimenti di solitudine o diversità. Allo stesso tempo, è importante stabilire limiti chiari nelle relazioni: ad esempio imparare a dire di no quando qualcosa ci ferisce, oppure evitare le compagnie che incoraggiano comportamenti malsani. I familiari possono anch’essi apprendere a comunicare in modo non giudicante e a incoraggiare l’autonomia del loro caro senza iper-protezione. Relazioni più sane e di sostegno reciproco costituiscono un terreno fertile per il cambiamento positivo.
Naturalmente, mettere in pratica questi consigli richiede impegno e tempo. All’inizio può sembrare difficile rompere abitudini consolidate (come reagire d’impulso o rifugiarsi nell’alcol). Il segreto è iniziare con piccoli passi, con costanza, magari seguendo le indicazioni di un professionista. Ogni miglioramento nello stile di vita crea un effetto domino: ad esempio, dormire meglio può dare più energie per esercitare la pazienza il giorno dopo; sentirsi sostenuti da un amico può rendere più facile partecipare a una seduta di terapia impegnativa.
Ogni gesto di cura verso se stessi è un mattoncino in più nella costruzione di un nuovo equilibrio.
Prenota un appuntamento
Affrontare un disturbo di personalità non è facile, ma non sei solo. Presso My Mental Care troverai un team di professionisti empatici e preparati, pronti ad ascoltarti senza giudizio e ad accompagnarti verso un maggiore benessere. Ogni percorso inizia con un primo colloquio di valutazione, in cui capiremo insieme quali sono le tue difficoltà e i tuoi bisogni, per poi costruire un intervento personalizzato su di te.
Prenota oggi stesso una consulenza: il primo passo può sembrare il più difficile, ma è anche il più importante per riprendere in mano la tua vita. Siamo al tuo fianco, online oppure nelle nostre sedi di Milano, Bologna, Roma, Brindisi e Lecce. Non devi più combattere da solo contro queste sofferenze – chiedere aiuto è un atto di coraggio e il segnale che credi di meritare una vita migliore.
La tua salute mentale conta, e migliorarla è possibile. Contattaci per fissare un appuntamento con i nostri specialisti: insieme costruiremo un nuovo equilibrio e ti aiuteremo a riscoprire risorse e potenzialità che forse oggi neanche immagini di avere.
